Recuperare la stabilità del ginocchio con la fisioterapia
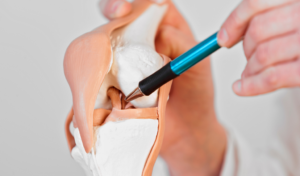 Il legamento crociato anteriore (LCA) è una parte fondamentale dell’anatomia del ginocchio, svolge un ruolo cruciale nella stabilizzazione dell’articolazione. Tuttavia, lesioni al LCA possono verificarsi a seguito di traumi sportivi, cadute o altri incidenti. La buona notizia è che la fisioterapia può essere un elemento chiave nel processo di recupero. Aiuta i pazienti a riacquistare la funzionalità del ginocchio e tornare alle attività quotidiane e sportive.
Il legamento crociato anteriore (LCA) è una parte fondamentale dell’anatomia del ginocchio, svolge un ruolo cruciale nella stabilizzazione dell’articolazione. Tuttavia, lesioni al LCA possono verificarsi a seguito di traumi sportivi, cadute o altri incidenti. La buona notizia è che la fisioterapia può essere un elemento chiave nel processo di recupero. Aiuta i pazienti a riacquistare la funzionalità del ginocchio e tornare alle attività quotidiane e sportive.
Importanza del legamento crociato anteriore (LCA)
 Il LCA è uno dei quattro legamenti principali nel ginocchio ed ha la funzione di impedire l’eccessivo scivolamento anteriore della tibia sul femore e di limitare la rotazione interna della tibia. E’ responsabile di evitare il movimento eccessivo tra la tibia e il femore. Questo legamento è particolarmente importante per la stabilità dell’articolazione del ginocchio durante le attività che richiedono cambi di direzione, per esempio negli sport come il calcio e lo sci dove il ginocchio è molto sollecitato. Un infortunio al LCA può causare, nella fase acuta, instabilità, dolore e limitazione funzionale dell’articolazione, quindi la capacità di partecipare alle attività quotidiane. Tuttavia i legamenti crociati non sono essenziali per avere una corretta deambulazione, il parametro veramente importante è la stabilità articolare, necessaria nella fase atletica.
Il LCA è uno dei quattro legamenti principali nel ginocchio ed ha la funzione di impedire l’eccessivo scivolamento anteriore della tibia sul femore e di limitare la rotazione interna della tibia. E’ responsabile di evitare il movimento eccessivo tra la tibia e il femore. Questo legamento è particolarmente importante per la stabilità dell’articolazione del ginocchio durante le attività che richiedono cambi di direzione, per esempio negli sport come il calcio e lo sci dove il ginocchio è molto sollecitato. Un infortunio al LCA può causare, nella fase acuta, instabilità, dolore e limitazione funzionale dell’articolazione, quindi la capacità di partecipare alle attività quotidiane. Tuttavia i legamenti crociati non sono essenziali per avere una corretta deambulazione, il parametro veramente importante è la stabilità articolare, necessaria nella fase atletica.
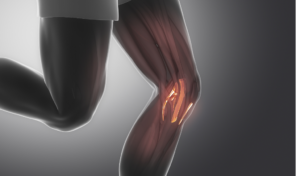
Cause comuni di lesioni del LCA
 Le lesioni al LCA spesso si verificano nella maggior parte dei casi in situazioni sportive che coinvolgono forti movimenti di torsione o cambi di direzione improvvisi. Gli infortuni sportivi, come il calcio, il basket e lo sci, sono spesso associati a lesioni del LCA. Tuttavia, possono anche verificarsi in situazioni non sportive, come cadute o incidenti automobilistici.
Le lesioni al LCA spesso si verificano nella maggior parte dei casi in situazioni sportive che coinvolgono forti movimenti di torsione o cambi di direzione improvvisi. Gli infortuni sportivi, come il calcio, il basket e lo sci, sono spesso associati a lesioni del LCA. Tuttavia, possono anche verificarsi in situazioni non sportive, come cadute o incidenti automobilistici.
Fasi della riabilitazione in seguito alla ricostruzione del legamento crociato anteriore
La riabilitazione del LCA è un processo complesso che richiede tempo e impegno da parte del paziente. Le fasi comuni di riabilitazione includono:
Riduzione del dolore, dell’infiammazione e gonfiore: dopo un intervento dell’al LCA, spesso sono presenti gonfiore,  rossore, dolore e diminuzione del normale range articolare. Lo scopo iniziale del fisioterapista è quello di ridurre questi parametri comuni nella fase acuta, riportando il paziente ad una condizione più normale possibile. A volte questo processo può richiedere un mese di tempo, anche perché la prima fase è la più delicata per il paziente, sia per un discorso emotivo che per la percezione del dolore. Il fisioterapista può utilizzare tecniche di riduzione del gonfiore per migliorare il comfort del paziente.
rossore, dolore e diminuzione del normale range articolare. Lo scopo iniziale del fisioterapista è quello di ridurre questi parametri comuni nella fase acuta, riportando il paziente ad una condizione più normale possibile. A volte questo processo può richiedere un mese di tempo, anche perché la prima fase è la più delicata per il paziente, sia per un discorso emotivo che per la percezione del dolore. Il fisioterapista può utilizzare tecniche di riduzione del gonfiore per migliorare il comfort del paziente.
Recupero del ROM(range of motion) articolare, la gamma di movimento: superata la fase più difficile, bisognerà  recuperare completamente il movimento dell’articolazione del ginocchio, poiché l’articolazione ha bisogno della massima articolarità per funzionare bene, è importantissimo non lasciarla incompleta se non si vuole incorrere in fastidi o problemi futuri. Questo secondo processo richiede un ulteriore mese di tempo. Il paziente lavorerà con il fisioterapista per ripristinare la piena gamma di movimento del ginocchio. Questo può includere esercizi di stretching e mobilizzazione articolare.
recuperare completamente il movimento dell’articolazione del ginocchio, poiché l’articolazione ha bisogno della massima articolarità per funzionare bene, è importantissimo non lasciarla incompleta se non si vuole incorrere in fastidi o problemi futuri. Questo secondo processo richiede un ulteriore mese di tempo. Il paziente lavorerà con il fisioterapista per ripristinare la piena gamma di movimento del ginocchio. Questo può includere esercizi di stretching e mobilizzazione articolare.
Potenziamento muscolare: sebbene il rinforzo muscolare deve iniziare dal primo giorno post intervento, arriverà il 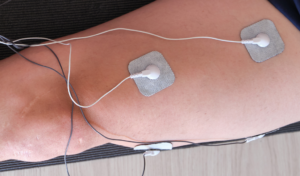 momento in cui bisognerà concentrarsi sulla forza. In seguito ad una qualsiasi operazione chirurgica, abbiamo un calo ponderale e immediato del tono di base dei muscoli. L’elettrostimolazione e il reclutamento delle fasce muscolari deve essere eseguito dal primo giorno. Un buon esercizio è come un farmaco, calma il dolore e riduce l’infiammazione, poiché richiama quelli che sono i cataboliti, ossigena il tessuto attraverso una migliore circolazione sanguigna e di conseguenza crea una sensazione di benessere immediata al paziente.
momento in cui bisognerà concentrarsi sulla forza. In seguito ad una qualsiasi operazione chirurgica, abbiamo un calo ponderale e immediato del tono di base dei muscoli. L’elettrostimolazione e il reclutamento delle fasce muscolari deve essere eseguito dal primo giorno. Un buon esercizio è come un farmaco, calma il dolore e riduce l’infiammazione, poiché richiama quelli che sono i cataboliti, ossigena il tessuto attraverso una migliore circolazione sanguigna e di conseguenza crea una sensazione di benessere immediata al paziente.
L’espressione “basta poco per stare bene”, può rappresentare l’esercizio semplice di contrazione muscolare per sentire meno dolore. Quindi arrivati alla terza fase della riabilitazione, bisognerà concentrarsi sulla forza e sulla stabilità attivando al massimo quei muscoli deficitari, fondamentali per un ritorno ad una vita sportiva e dinamica dei muscoli. Questo processo richiederà un ulteriore mese di tempo. Rinforzare i muscoli circostanti il ginocchio è essenziale per ripristinare la stabilità. Gli esercizi di potenziamento saranno parte integrante del programma di riabilitazione.
Ritorno alla funzionalità: il fisioterapista guiderà il paziente attraverso esercizi specifici per migliorare la stabilità e la  coordinazione, preparandolo per il ritorno alle attività sportive o quotidiane (un altro mese).
coordinazione, preparandolo per il ritorno alle attività sportive o quotidiane (un altro mese).
La riabilitazione del LCA richiede pazienza e dedizione, ma i risultati possono essere molto gratificanti. La fisioterapia è una parte essenziale di questo processo, aiuta i pazienti a recuperare la stabilità del ginocchio e a vivere una vita attiva e sana.
Prevenzione delle lesioni
Data la percentuale molto alta di recidive sia sull’arto operato che sulla gamba controlaterale. E’ fondamentale guidare il paziente verso una continua cura del proprio corpo per ulteriori mesi. Il percorso totale deve rientrare tra i 6 e i 9 mesi di lavoro, la prima fase con il fisioterapista e l’ultima con un personale specializzato, comprendendo anche quelle che sono le esigenze e le abitudini di un paziente. È ovvio che un professionista dovrà essere seguito con molta più costanza perché sarà esposto a molteplici stimoli a differenza di chi invece ha una routine meno dinamica. La prevenzione delle lesioni future è un aspetto importante della riabilitazione del LCA. Il fisioterapista fornirà consigli su come evitare infortuni simili.
 In conclusione, il recupero dopo un infortunio al crociato anteriore richiede una solida pianificazione di riabilitazione guidata da un fisioterapista esperto. Attraverso esercizi mirati e una cura attenta, i pazienti possono tornare a godere delle attività che amano, riducendo al minimo il rischio di lesioni future. Se hai subito un infortunio al LCA, consulta un fisioterapista per iniziare il percorso di riabilitazione e recupero.
In conclusione, il recupero dopo un infortunio al crociato anteriore richiede una solida pianificazione di riabilitazione guidata da un fisioterapista esperto. Attraverso esercizi mirati e una cura attenta, i pazienti possono tornare a godere delle attività che amano, riducendo al minimo il rischio di lesioni future. Se hai subito un infortunio al LCA, consulta un fisioterapista per iniziare il percorso di riabilitazione e recupero.
Ricorda che ogni paziente è unico, quindi è importante lavorare con un professionista della fisioterapia per sviluppare un piano di riabilitazione personalizzato che si adatti alle tue esigenze specifiche.


 dolore e il gonfiore? L’utilizzo del ghiaccio crea molte perplessità, per esempio è dimostrato che la temperatura interna non cambia, quindi il freddo endogeno non passa. Un utilizzo prolungato può creare una perdita di responsività a livello recettoriale, quindi una struttura meno reattiva agli stimoli esterni.
dolore e il gonfiore? L’utilizzo del ghiaccio crea molte perplessità, per esempio è dimostrato che la temperatura interna non cambia, quindi il freddo endogeno non passa. Un utilizzo prolungato può creare una perdita di responsività a livello recettoriale, quindi una struttura meno reattiva agli stimoli esterni. fuoriusciti dopo l’infortunio. Il gonfiore è uno degli effetti post-traumatici e per aiutare il ritorno venoso dobbiamo attuare delle pratiche facilmente riproducibili.
fuoriusciti dopo l’infortunio. Il gonfiore è uno degli effetti post-traumatici e per aiutare il ritorno venoso dobbiamo attuare delle pratiche facilmente riproducibili. che vengano messe bene e con raziocinio. Fare una fasciatura fatta male può essere peggio che non farla, quindi studiare bene il trauma e valutare di cosa ha bisogno il paziente.
che vengano messe bene e con raziocinio. Fare una fasciatura fatta male può essere peggio che non farla, quindi studiare bene il trauma e valutare di cosa ha bisogno il paziente. Tutte queste sono delle linee guida importanti che possiamo consigliare al paziente che si è fatto male, ma un altro approccio molto raccomandato è di farsi vedere da un
Tutte queste sono delle linee guida importanti che possiamo consigliare al paziente che si è fatto male, ma un altro approccio molto raccomandato è di farsi vedere da un 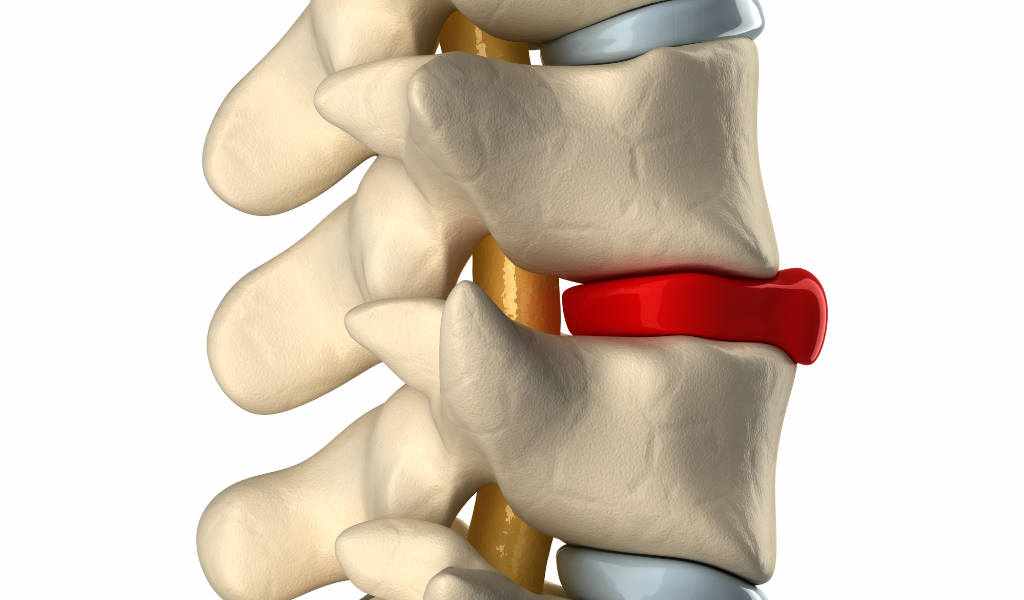
 intervertebrale viene allungata e dunque tesa, mentre la parete posteriore viene accorciata e quindi de-tesa. Questa condizione potrebbe portare come unica via di fuga, per il disco, la direzione posteriore, contrariamente a quanto sostenuto nel modello precedente.
intervertebrale viene allungata e dunque tesa, mentre la parete posteriore viene accorciata e quindi de-tesa. Questa condizione potrebbe portare come unica via di fuga, per il disco, la direzione posteriore, contrariamente a quanto sostenuto nel modello precedente. nervose, assumono una direzione più verticale e il forame intervertebrale aumenta la sua area del 12%, creando più spazio per le strutture al suo interno. Durante il movimento di estensione invece il midollo si accorcia e riduce il forame del 20%. Nonostante in estensione le radici nervose siano de-tese, la riduzione dello spazio del forame, associato ad un possibile spostamento all’indietro del disco intervertebrale, potrebbe provocare la compressione nervosa. I quadri clinici sono molteplici e possono verificarsi delle componenti miste, quindi il paziente ha dolore sia in flessione che in estensione.
nervose, assumono una direzione più verticale e il forame intervertebrale aumenta la sua area del 12%, creando più spazio per le strutture al suo interno. Durante il movimento di estensione invece il midollo si accorcia e riduce il forame del 20%. Nonostante in estensione le radici nervose siano de-tese, la riduzione dello spazio del forame, associato ad un possibile spostamento all’indietro del disco intervertebrale, potrebbe provocare la compressione nervosa. I quadri clinici sono molteplici e possono verificarsi delle componenti miste, quindi il paziente ha dolore sia in flessione che in estensione.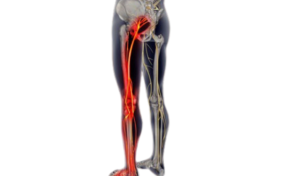 Un esempio molto comune è la lombosciatalgia, in seguito alla chiusura del forame L5-S1 (il più piccolo dei forami intervertebrali). Se l’ernia dovesse comprimere la radice, creando una radicolopatia, la conduzione nervosa è bloccata nell’assone del nervo spinale o nelle sue radici, provocando ipoestesia (torpore), debolezza muscolare e/o riduzione dei riflessi, ma è bene specificare che non è un dolore radicolare. L’associazione ernia e dolore non è corretta, perché potremmo avere solamente dei sintomi silenti, oppure avere un dolore neuropatico associato, distribuito sui dermatomeri del corpo, irradiandosi al di sotto del ginocchio e, spesso, fino al piede. Quindi è molto rilevante la distribuzione dei sintomi, se dovessero essere anteriori si chiamerebbe lombocruralgia, lungo il decorso del nervo crurale (radici L4 e prossimali) invece la distribuzione posteriore, la famosa lombosciatalgia, lungo il decorso del nervo sciatico(L5-S1 ).
Un esempio molto comune è la lombosciatalgia, in seguito alla chiusura del forame L5-S1 (il più piccolo dei forami intervertebrali). Se l’ernia dovesse comprimere la radice, creando una radicolopatia, la conduzione nervosa è bloccata nell’assone del nervo spinale o nelle sue radici, provocando ipoestesia (torpore), debolezza muscolare e/o riduzione dei riflessi, ma è bene specificare che non è un dolore radicolare. L’associazione ernia e dolore non è corretta, perché potremmo avere solamente dei sintomi silenti, oppure avere un dolore neuropatico associato, distribuito sui dermatomeri del corpo, irradiandosi al di sotto del ginocchio e, spesso, fino al piede. Quindi è molto rilevante la distribuzione dei sintomi, se dovessero essere anteriori si chiamerebbe lombocruralgia, lungo il decorso del nervo crurale (radici L4 e prossimali) invece la distribuzione posteriore, la famosa lombosciatalgia, lungo il decorso del nervo sciatico(L5-S1 ). colopatia è caratterizzata, oltre che da alterazioni di sensibilità, forza e riflessi, anche da assenza di dolore. Questa condizione si fa ancora più evidente in quadri di cronicità, in cui la sintomatologia è molto marcata, ma in assenza di dolore. Questo dettaglio è da tenere sempre in considerazione, perché l’assenza di dolore non denota un miglioramento del paziente. Il progresso del paziente può considerarsi conclamato, solamente in termini di ripresa della sensibilità, della forza e del riflesso. Tale valutazione va effettuata bilateralmente per mettere a confronto il lato patologico con il controlaterale.
colopatia è caratterizzata, oltre che da alterazioni di sensibilità, forza e riflessi, anche da assenza di dolore. Questa condizione si fa ancora più evidente in quadri di cronicità, in cui la sintomatologia è molto marcata, ma in assenza di dolore. Questo dettaglio è da tenere sempre in considerazione, perché l’assenza di dolore non denota un miglioramento del paziente. Il progresso del paziente può considerarsi conclamato, solamente in termini di ripresa della sensibilità, della forza e del riflesso. Tale valutazione va effettuata bilateralmente per mettere a confronto il lato patologico con il controlaterale.